පවුලකට සාමාන්ය නොවන තත්ත්වයේ දරුවෙකුගේ ආගමනය සැබවින්ම වේදනාකාරී අත්දැකීමක් සේම එය සාමාන්ය දිවි පෙවෙත කණ පිට හැරවීමක් වැනියි. එය එසේ වුවත් අපේ ආරාධනයෙන් එන දරු පැටියා කුමන තත්ත්වයේ සිටියත් දෝත පා ආදරෙන් වැලඳ ගන්නට අපේ රටේ මිනිසුන් මනුස්සකමින් උපරිමය. මෙවන් අත්දැකීමක් ලද මාපිය යුවළක් එතැන් පටන් වෙහෙසෙන්නේ ඒ දරුවාගේ අනාගතය සවිමත් කිරීමේ අරමුණෙනි.
මේ ලිපිය තුළින් ඩවුන් සින්ඩ්රොම් තත්ත්වයේ සිටින දරුවෙකුගේ සන්නිවේදන කුසලතා සංවර්ධනය පිළිබඳව සාකච්ඡා කිරීම අරමුණු කරගත්තේ මෙවැනි දරුවන් සිටින මව්පියන් ඔවුන්ගේ හෙට දවස ගැන සැබවින්ම වෙහෙසෙන නිසාමය.
ඩවුන් සින්ඩ්රොම් යනු ජානමය විකෘතිතාවයක් වන අතරම 21 වන ක්රෝමසෝමයේ පිටපත් තුනක් ඇති වීම මේ තත්ත්වයට හේතුවයි. මෙහිදී එයටම ආවේනික වූ මුහුණේ ඉරියව්, විවිධ කොටස්වල විවිධ වෙනස්ම් හඳුනා ගත හැකි අතරම උදාහරණයක් ලෙස නාසයේ පිහිටීමේ වෙනස්කම්, කන්වල වෙනස්කම් මෙන්ම අත්පාවල ඇඟිලිවල වෙනස්කම් ද සාමාන්ය උසට වඩා අඩු උසකින් යුක්ත බෙල්ල, ප්රමාණයෙන් කුඩා කට සහ විවෘත වූ තොල් දැකිය හැකියි. මේ තත්ත්වයේ සිටින දරුවෙකුහට ඉගෙන ගැනීමේ අපහසුතා වැඩි නිසාම එවැනි දරුවන්ගේ නව කුසලතා ඉගෙනීම සංවර්ධනය කිරීමේදී සාමාන්ය තත්ත්වයේ දරුවන්ට වඩා වැඩි සහයෝගයක් අවශ්යය.
එසේම මේ තත්ත්වයේ සිටින දරුවන්ගේ මාංශ පේශී මුදු බවින් වැඩි නිසාම ක්රියාකාරීත්වයේ ගැටලුද බහුලය. ඒ නිසාම දිව, තොල්, තල්ල චලනයේදී වෙනස්කම් නිසා ශබ්ද උච්චාරණයේදී අපහසුතා ඇති වීමත් ආහාර ගිලීමේදී අපහසුතා ඇති වීමත් මෙවැනි දරුවන් අතර බහුලව දැකිය හැකිය.
ඩවුන් සින්ඩ්රෝම් දරුවෙකුගේ සන්නිවේදන කුසලතා වර්ධනය වෙනුවෙන් කළ හැක්කේ මොනවාද?
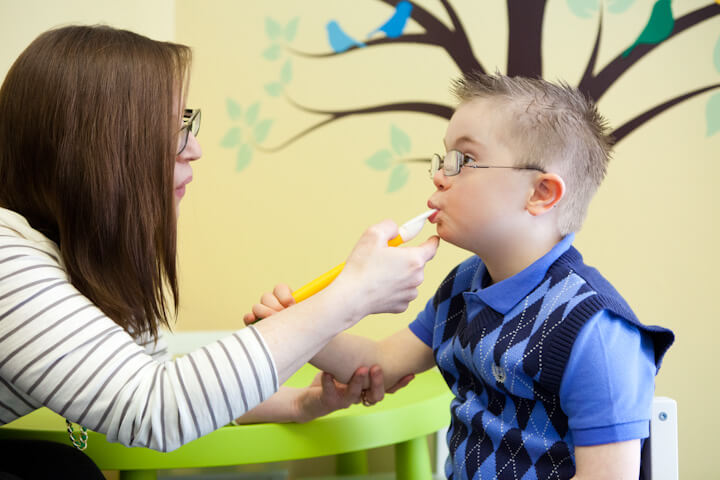
මූලිකවම සන්නිවේදනයේදී මෙවැනි දරුවන්ගේ වචන රහිත සන්නිවේදය හොඳින් වර්ධනය කරගත හැකි නම් එය විශාල සහයෝගයක් වන අතරම මුහුණේ ඉරියව්, අත පය චලන එක් කිරීමෙන් අවාචික (වචන රහිත) සන්නිවේදනය දියුණු කළ හැකියි. මෙවැනි තත්ත්වයකදී කළ යුත්තේ දරුවාට වචන ඉගැන්වීමට උත්සාහ කිරීම නොව සංකල්ප හරහා දරුවාට සන්නිවේදන අවස්ථාව සලසා දීමයි. එනම් පින්තූර සහ ද්රව්ය පමණක් භාවිතයෙනි. මෙන්න මේ ආකාරයට දරුවාගේ සන්නිවේදන හැකියාව වර්ධනය උදෙසා යම් තල්ලුවක් ලබා දුන් විට මොළයේ භාෂාව ප්රකාශ කරන කොටස උත්තේජනය වීම සිදු වේ. එවිට සිදුවන වේගවත් ක්රියාකාරකම් සමග දරුවාගේ වාචික ප්රකාශ ලබාගැනීම පහසු වන අතරම වචන ප්රකාශ කිරීමේ ඌනතාවයක් ඇත්නම් කළ යුතු හොඳම දේ වන්නේ අනෙකුත් ක්රම හරහා දරුවාට අවශ්ය දේ ප්රකාශ කිරීමට අවස්ථාව ලබාදීමයි. ඒ සඳහා කථන චිකිත්සකවරයෙකු හමු වී උපදෙස් ගත යුතුයි. මන්ද එය ඔබට හඳුනා ගැනීම අපහසු විය හැකි නිසාත් නිසි ක්රමවේදයකට අනුව දරුවා සමග කටයුතු කළ යුතු නිසාත්ය. ඒ නිසා පළපුරුදු කථන චිකිත්සකවරයෙකුගේ මගපෙන්වීම දෙමාපිය වැඩිහිටියන්ට අත්යවශ්යය.
ඒ වගේම මේ තත්ත්වයේදී වැදගත් වන තවත් ප්රධාන කාර්යයක් වන්නේ මෙවැනි දරුවන්ගේ මුඛයේ මාංශ පේෂී උත්තේජනය කිරීමයි. එය සරල ක්රියාකාරකම් යොදා ගනිමින් සිදුකළ හැකි අතරම දිවේ චලන තොල් නිවැරදිව ස්ථානගත වීම වැනි ගැටලුකාරී තත්ත්ව මගහරවා ගැනීමට අදාල මාංශ පේශීන් ශක්තිමත් කිරීමට අවශ්ය ව්යායාමවල යෙදවීම වගේම ස්වසන අභ්යාසවලත් දරුවා යෙදවිය හැකියි. මේවා හරහා කථනයට වගේම ආහාර ගිලීම සඳහාත් දරුවාට සහයෝගයක් ලැබෙනු ඇත.
උදාහරණයක් ලෙස මවගෙන් කිරි උරා බොන දරුවෙක් නම් තන පුඩුව සමග හොඳින් සම්බන්ධ විය යුතුයි. නමුත් මේ තත්ත්වයේ සිටින දරුවෙක්ට එය අපහසු නිසා හරිහැටි කිරි උරාබීම අපහසු විය හැකියි. මෙවැනි අවස්ථාවකදී ඩවුන්ස් සින්ඩ්රෝම් තත්ත්වයේ සිටින දරුවෙක් නිවැරදි චිකිත්සක ක්රම යටතේ ක්රියාත්මක වීමෙන් පළමු අවස්ථාවේ සිටම පෝෂණ අවශ්යතාවය සම්පූර්ණ කළ හැකියි. ඒ නිසා ඔබේ අලුත උපන් බිළිඳාට මෙවැනි ගැටලුවක් ඇති බව වෛද්යවරයා පැවසූ විට වගකීම් සහගත මව්පියන් ලෙස ඔබ කළ යුත්තේ කලබල වීම හෝ දුක්වීම නොව අවශ්ය උපදෙස් ලබාගනිමින් අවශ්ය ක්රියාකාරකම් වෙත වහා යොමු වීමයි.
ඩවුන්ස් සින්ඩ්රෝම් තත්ත්වයේ සිටින දරුවෙක් කතා කිරීමේදී නිවැරදිව දිව තොල් තල්ල ස්ථානගත නොකිරීම නිසා ඇතැම් විට නිවැරදිව වචන උච්ඡාරණය නොකිරීම හෝ වෙනත් ගැටලු ඇති විය හැකියි. මෙවැනි අවස්ථාවකදී හිතුමතේ තීරණ ගැනීම නුසුදුසු වන අතරම ඔබ කළ යුතු වැදගත්ම කාරණය වන්නේ දරුවා ළමා රෝග විශේෂඥ වෛද්යවරයෙකු හමු වී හෝ පවතින තත්ත්වය හඳුනා ගනිමින් කථන චිකිත්සකවරයෙකු වෙත යොමු වීමයි. ඉන්පසුව කථන චිකිත්සකවරයා විසින් දරුවාගේ තතත්වය තක්සේරු කිරීමෙන් අනතුරුව ලබාදිය යුතු ක්රියාකාරකම් අනුව සැලැස්මක් සකස් කරයි. මාපියන් ලෙස ඔබ වගනීමෙන් යුතුව මේ කාර්යය නිවැරදිව ඉටු කළ යුතු අතරම කථන චිකිතසකවරයා පවසන ආකාරයට නිවසේදීද දරුවා ක්රියාකාරකම්වල යෙදවිය යුතුයි. එසේත් නැතිනම් කථන චිකිත්සකවරයා හමුවීමට පැමිණෙන දිනයේදී පමණක් දරුවා ක්රියාකාරකම්වල යෙදවීම ප්රමාණවත් නොවේ. මෙවැනි දරුවෙකු සිටින මව්පියන් සැලකිලිමත් විය යුතු අනෙක් කරුණ වන්නේ කථන චිකිත්සකවරයා විසින් ලබා දෙන උපදෙස් නිවැරදිව පිළිපදිමින් ක්රියාත්මක වීම සහ දරුවා සමග සරල බසින් අඩු වේගයකින් සන්නිවේදනයේ යෙදීමයි. එවිට මෙවැනි දරුවෙකුගේ සන්නිවේදන කුසලතා සීග්රයෙන් දියුණුවට පත් කරගත හැකිය.
එසේම මෙම තත්ත්වයේම සිටින තවත් දරුවෙකුගේ ක්රිකාරකම් රටාව එවැනිම ලක්ෂණ පෙන්නුම් කරන තවත් දරුවෙකුට නොගැලපෙන නිසා කිසිවිටෙකත් වෙනත් දරුවෙකුට ලබාදුන් ක්රියාකාරකම් සිදු නොකළ යුතුය. අන්න ඒ නිසාම වඩාත් සුදුසු වන්නේ කතන චිකිත්සකවරයෙකුගේ උපදෙස් මත ක්රියාත්මක වීම බව තරයේ සිහි තබාගන්න.
විශේෂඥ මතය, අදහස සහ මූලික සටහන:
කථන සහ භාෂා ව්යාදිවේදී ආචාර්ය නිමීර වීරරත්න මහතා